Bronchospasm
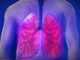
Bronchospasm berlaku apabila otot-otot yang meluruskan saluran udara paru-paru mengetatkan atau mengecil, mengurangkan aliran udara sebanyak 15 peratus atau lebih. Seseorang yang mengalami masalah asma, alahan, dan paru-paru lebih cenderung untuk mengembangkan bronkosperma daripada mereka tanpa masalah ini, seperti kanak-kanak kecil dan orang dewasa yang berumur 65 tahun keatas.
Dapatkan saringan kesihatan percuma sekarang dari Kementerian Kesihatan Malaysia menerusi Peka B40, Perkeso dan LPPKN di klinik kesihatan terdekat.
Bronkospasma, dalam dirinya sendiri, tidak dianggap berjangkit, tetapi beberapa virus dan bakteria yang menyebabkan bronkospasma dapat disebarkan kepada orang lain.
Apa yang menyebabkan bronkospasma?
Sesetengah keadaan perubatan, alergen, dan ubat-ubatan boleh menyebabkan bronkospasma.
Penyebab umum bronkospasms termasuk:
- asma
- gangguan paru-paru obstruktif kronik (COPD)
- emfisema
- bronkitis kronik
- jangkitan virus, bakteria, dan jangkitan paru-paru
- merokok
- pencemaran udara atau asap
- alergen alam sekitar, seperti haiwan peliharaan, debunga, acuan, dan habuk
- beberapa aditif makanan dan bahan kimia
- wasap dari bahan kimia yang digunakan dalam pembersihan produk dan pembuatan
- cuaca sejuk
- anestesia umum, kebanyakannya menyebabkan kerengsaan saluran udara
- senaman
- ubat penipisan darah, seperti ubat tekanan darah dan anti-radang bukan steroid ( NSAIDs )
- antibiotik
Para saintis masih tidak pasti mengapa tetapi, dalam sesetengah orang, senaman muncul untuk mendorong bronkospasma. Secara tradisinya, bronkospasma yang dibawa oleh senaman dianggap sebagai gejala asma, tetapi kajian baru mendedahkan ini mungkin tidak benar.
Satu kajian pada tahun 2014 yang menyelidik hampir 8,000 murid sekolah Perancis menyimpulkan bahawa bronkospasma yang disebabkan oleh senaman seolah-olah menjadi keadaan yang bebas daripada asma.
Kajian yang sama mendapati bahawa bronchospasms dikaitkan dengan beberapa jenis rhinitis atopik, keadaan kronik menyebabkan kerak kering membentuk dalam rongga hidung dan kehilangan secara beransur-ansur lapisan mukosa.
Penyelidik juga masih berusaha untuk menentukan sama ada alternatif merokok yang lebih baru, seperti rokok elektronik , menyebabkan bronkospasma. Nikotin telah ditunjukkan untuk merangsang saraf utama paru-paru, mencetuskan penyempitan otot dan bronkospasma.
Satu kajian pada 2017 mendapati bahawa satu sedutan dari e-rokok mengandungi 12 mg / ml nikotin cukup untuk menyebabkan bronkospasma dalam babi guinea anestetik.
Lindungi Keluarga Anda dengan Takaful Terbaik
Jangan biarkan masa depan keluarga anda tidak terjamin. Dapatkan pelan perlindungan takaful terbaik yang disesuaikan dengan keperluan anda dan lindungi mereka sebelum terlambat.
Sesetengah bahan kimia yang terdapat dalam ubat-ubatan yang digunakan untuk membuka saluran pernafasan (bronchodilators) juga telah terbukti menyebabkan bronkoskopi, walaupun ini jarang berlaku.
Gejala
Tanda-tanda bronchospasm agak jelas manakala keparahan gejala secara langsung berkaitan dengan berapa banyak saluran pernafasan yang sempit, atau berapa banyak aliran udara yang dihadkan.
Tanda-tanda umum bronchospasm termasuk:
- kesakitan, ketegangan, dan perasaan penyempitan di dada dan belakang
- kesukaran mendapatkan udara yang cukup atau bernafas
- bunyi nafas atau bersiul semasa menyedut udara
- batuk
- merasa letih atau letih tanpa sebab yang jelas
- berasa ringan atau pening
Diagnosis
Seorang doktor di hospital perlu mendiagnosis dan menetapkan rawatan untuk bronkospasma. Bagi kes-kes yang rumit atau teruk, seorang pakar pulmonologi atau doktor yang pakar dalam paru-paru boleh membantu mengesahkan diagnosis.
Lazimnya, seorang doktor akan bertanya soalan mengenai keadaan paru-paru dan alahan, sebelum mendengar paru-paru dengan stetoskop.
Bergantung pada keparahan gejala, dan jika bronkospasma disyaki, doktor boleh melakukan beberapa ujian untuk menilai bagaimana terkena atau mengurangkan aliran udara dan pernafasan.
Ujian umum yang digunakan untuk membantu diagnosis bronkospasms termasuk:
- Spirometri, penyebaran paru-paru, dan ujian volum paru-paru : Individu bernafas masuk dan keluar beberapa kali dengan kekuatan sederhana dan maksimum melalui tiub yang disambungkan ke komputer.
- Ujian oksimetri pulse : Alat yang mengukur jumlah oksigen dalam darah dilekatkan pada jari atau telinga.
- Ujian darah darah arteri : Ujian darah dilakukan untuk menentukan tahap oksigen dan karbon yang ada.
- Pemeriksaan X-ray dada dan pengiraan tomografi (CT) : Imej dada dan paru-paru boleh diambil untuk mengetepikan jangkitan atau keadaan paru-paru.
Untuk menentukan sama ada bronchospasm disebabkan oleh senaman, seorang doktor boleh mengesyorkan ujian hyperventilation sukarela eucapnic. Semasa ujian ini, individu menghirup campuran oksigen dan karbon dioksida untuk melihat bagaimana ia mengubah fungsi paru-paru mereka.
Bilakah perlu berjumpa doktor?
Seseorang perlu mendapatkan rawatan perubatan segera apabila mereka mengalami bronkospasma yang teruk, berterusan, atau menyedihkan. Sekiranya aliran udara sangat terjejas, mereka harus menghubungi 911 atau pergi ke jabatan kecemasan.
Sebab-sebab tambahan untuk bercakap dengan doktor termasuk:
- bronchospasms sangat menyakitkan
- kekejangan yang mengganggu aktiviti seharian
- kekejangan yang menyebabkan pening atau cahaya kepala
- kekejangan yang berlaku selepas menyedut alergen
- kekejangan yang berlaku tanpa sebab yang jelas
- kekejangan yang menjadi lebih teruk atau hanya berlaku semasa senaman
- batuk lendir, terutamanya jika gelap atau berwarna
- demam dan suhu lebih daripada 100 ° F
- kesukaran yang signifikan mendapat udara atau pernafasan yang mencukupi
Apakah rawatan yang paling berkesan?
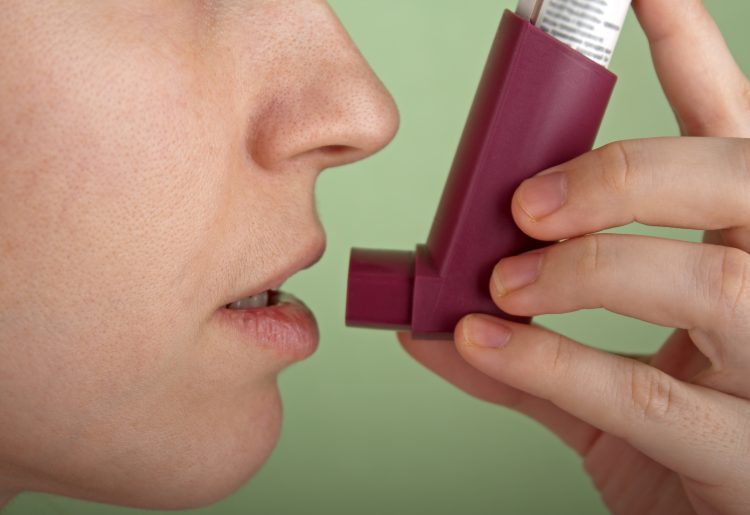
Dalam kebanyakan kes bronchospasm, doktor akan menetapkan bronkodilator. Ubat-ubatan ini menyebabkan saluran pernafasan melebar, meningkatkan aliran udara.
Tiga jenis bronkodilator yang paling biasa adalah beta-agonis, antikolinergik, dan teofilin.
Walaupun ubat-ubatan yang digunakan untuk merawat bronchospasms datang dalam bentuk tablet, suntikan, dan cecair, ramai dianggap paling berkesan apabila dihirup.
Pelan rawatan yang terbaik bergantung kepada faktor individu, seperti keparahan kejang, berapa kerap berlaku, dan punca mereka.
Bagi kes yang teruk atau kronik, doktor boleh mencadangkan steroid untuk mengurangkan keradangan di saluran udara dan meningkatkan aliran udara. Apabila bronkospasma disebabkan oleh jangkitan bakteria, doktor juga boleh menetapkan ubat-ubatan antibiotik.
Ubat-ubatan yang biasa digunakan untuk merawat bronkospasms termasuk:
Bronkodilator bertindak pendek
Jenis bronkodilator ini mula berfungsi dalam beberapa minit, dan kesannya berlangsung selama beberapa jam.
Doktor menetapkan bronchodilators bertindak pendek untuk melegakan cepat dari kejutan yang teruk dan teruk dan untuk mengubati kejang yang disebabkan oleh senaman. Biasanya, seseorang hanya perlu mengambil ubat ini sekali atau dua kali seminggu.
Kebanyakan bronkodilator bertindak pendek boleh didapati dalam bentuk cecair yang menjadi kabus yang tidak dapat disedari setelah disalurkan melalui alat yang dipanggil nebulizer.
Bronkodilator bertindak biasa termasuk:
- AccuNeb, Proair, Ventolin
- Metaproterenol
- Xopenex
- Maxair
Bronchodilators bertindak panjang dengan kombinasi steroid
Untuk kes-kes kronik bronchospasm, ubat-ubatan yang bertindak panjang boleh ditetapkan bersama dengan steroid yang dihirup untuk membantu mencegah kekejangan.
Dalam kebanyakan kes, orang mengambil bronchodilators lama bertindak dua atau tiga kali sehari dan pada waktu yang dijadualkan. Ubat-ubatan ini tidak membantu untuk melegakan gejala-gejala kekejangan.
Bronkodilator biasa dan ubat-ubatan kortikosteroid yang disedut termasuk:
- Advair
- Symbicort
- Serevent
- Foradil
- Flovent
- Prednisolone
- Pulmicort
Kesimpulan
Jika bronchospasm seseorang adalah senaman, mengambil bronchodilators yang bertindak panjang dan ubat kortikosteroid yang dihidupkan 15 hingga 20 minit sebelum bersenam dapat membantu mengurangkan kemungkinan mengalami kekejangan.
Sekiranya terdedah kepada alergi, perengsa, atau ubat, menyebabkan bronchospasm, mengelakkan atau menghentikan pendedahan kepadanya juga akan membantu mengurangkan atau mencegah kekejangan.
Bagi bronkosperma yang disebabkan oleh anestesia umum, doktor biasanya menetapkan ubat anestesia tambahan. Jika ini tidak menyelesaikan kekejangan, bronchodilators bertindak pendek dan kortikosteroid intravena boleh digunakan.