Penyakit lupus
Lupus adalah penyakit autoimun jangka panjang di mana sistem ketahanan badan menjadi hiperaktif dan menyerang tisu yang sihat serta normal. Gejala termasuk keradangan, pembengkakan, dan kerosakan pada sendi, kulit, ginjal, darah, jantung, dan paru-paru. Oleh kerana sifatnya yang kompleks, orang kadang-kadang memanggil lupus sebagai “penyakit 1,000 muka.”
Dapatkan saringan kesihatan percuma sekarang dari Kementerian Kesihatan Malaysia menerusi Peka B40, Perkeso dan LPPKN di klinik kesihatan terdekat.
Di Amerika Syarikat, orang melaporkan kira – kira 16,000 kes baru lupus setiap tahun, dan sehingga 1.5 juta orang mungkin hidup dengan keadaan ini, menurut Lupus Foundation of America.
Yayasan mengatakan bahawa lupus mempengaruhi wanita khususnya, dan kemungkinan besar akan muncul di antara usia 15 dan 44 tahun.
Lupus mendapat perhatian orang ramai pada tahun 2015 selepas penyanyi Selena Gomez mengumumkan dia menerima diagnosis pada masa remaja dan menjalani rawatan untuk keadaan itu.
Lupus bukanlah penyakit berjangkit. Seseorang tidak boleh menghantarnya secara seksual atau dengan cara lain kepada orang lain.
Walau bagaimanapun, dalam kes yang jarang berlaku, wanita dengan lupus boleh melahirkan anak-anak yang membentuk satu bentuk lupus. Ini dipanggil lupus neonatal.
Jenis
Terdapat pelbagai jenis lupus. Artikel ini akan memberi tumpuan terutamanya pada sistemik lupus erythematosus (SLE), tetapi jenis lain termasuk discoid, dadah, dan lupus neonatal.
Sistemik lupus erythematosus
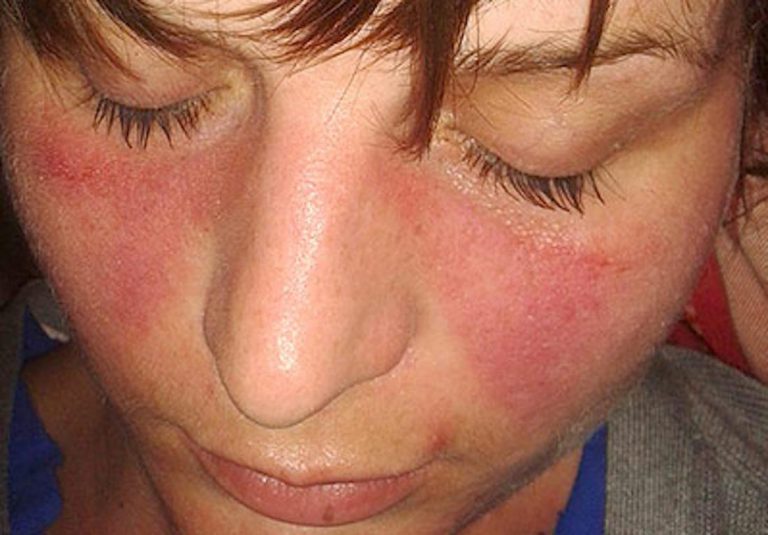
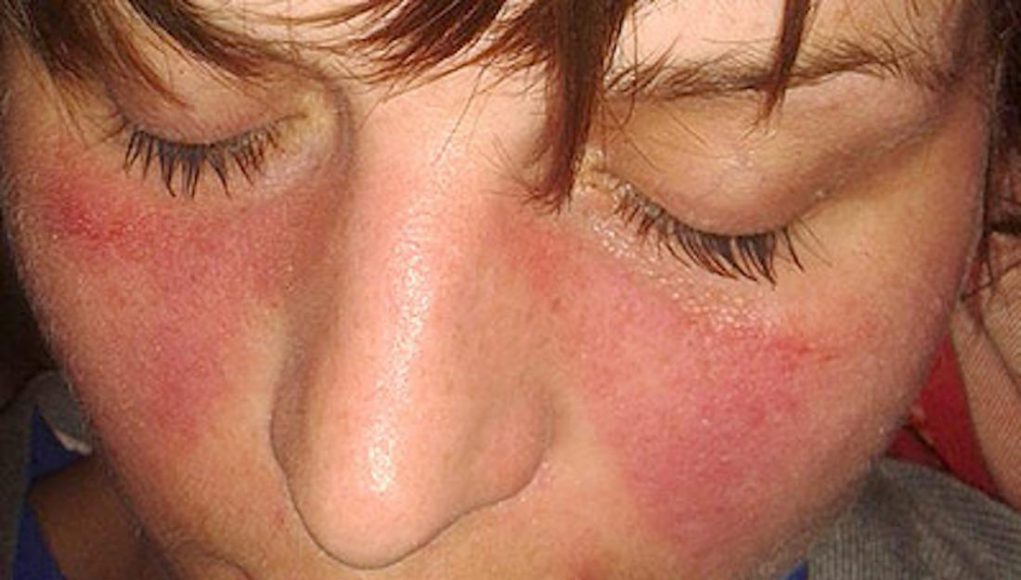
Rash malar adalah gejala utama lupus. Kredit imej: Doktorinternet, 2013.
SLE adalah jenis lupus yang paling biasa. Ia adalah keadaan sistemik. Ini bermakna ia mempunyai kesan ke seluruh badan. Gejala-gejala boleh berkisar dari ringan hingga teruk.
Ia lebih teruk daripada jenis lain lupus, seperti discoid lupus, kerana ia boleh menjejaskan mana-mana organ atau sistem organ. Ia boleh menyebabkan keradangan pada kulit, sendi, paru-paru, buah pinggang, darah, jantung, atau gabungannya.
Lindungi Keluarga Anda dengan Takaful Terbaik
Jangan biarkan masa depan keluarga anda tidak terjamin. Dapatkan pelan perlindungan takaful terbaik yang disesuaikan dengan keperluan anda dan lindungi mereka sebelum terlambat.
Keadaan ini biasanya melalui kitaran. Pada masa remisi, orang itu tidak akan mengalami gejala. Semasa suar-up, penyakit ini aktif, dan gejala muncul.
Discoid lupus erythematosus
Dalam discoid lupus erythematosus (DLE) – atau lupus kulit – gejala hanya memberi kesan pada kulit. Ruam muncul pada muka, leher, dan kulit kepala.
Kawasan yang dinaikkan mungkin menjadi tebal dan bersisik, dan parut boleh menyebabkan. Ruam boleh berlanjutan dari beberapa hari hingga beberapa tahun, dan mungkin berulang.
DLE tidak menjejaskan organ dalaman, tetapi sekitar 10 peratus daripada orang yang mempunyai DLE akan terus membangun SLE, menurut Lupus Foundation of America. Walau bagaimanapun, tidak jelas, jika individu ini sudah mempunyai SLE dan hanya menunjukkan tanda-tanda klinikal pada kulit atau jika terdapat perkembangan dari DLE atau SLE.
Subacute cutaneous lupus erythematosus
Subacute cutaneous lupus erythematosus merujuk kepada lesi kulit yang muncul di bahagian-bahagian tubuh yang terdedah kepada cahaya matahari. Luka tidak menyebabkan parut.
Lupus yang disebabkan oleh dadah
Di sekitar 10 peratus orang dengan SLE, gejala berlaku kerana reaksi terhadap ubat preskripsi tertentu. Menurut Rujukan Rumah Genetik, kira-kira 80 ubat boleh menyebabkan keadaan ini.
Ini termasuk beberapa ubat yang digunakan oleh orang untuk merawat kejang dan tekanan darah tinggi. Mereka juga termasuk beberapa ubat tiroid, antibiotik, antijamur, dan pil kontraseptif oral.
Dadah yang biasanya dikaitkan dengan bentuk lupus ini adalah:
Lupus yang disebabkan oleh dadah biasanya hilang selepas orang berhenti mengambil ubat.
Lupus neonatal
Kebanyakan bayi yang dilahirkan untuk ibu dengan SLE adalah sihat. Walau bagaimanapun, sekitar 1 peratus wanita dengan autoantibodi berkaitan dengan lupus akan mempunyai bayi dengan lupus neonatal.
Wanita itu mungkin mempunyai SLE, sindrom Sjögren, atau tiada gejala penyakit sama sekali.
Sindrom Sjögren adalah satu lagi keadaan autoimun yang sering berlaku dengan lupus. Gejala utama termasuk mata kering dan mulut kering.
Pada saat lahir, bayi dengan lupus neonatal mungkin mengalami ruam kulit, masalah hati, dan jumlah darah rendah. Sekitar 10 peratus daripada mereka akan mengalami anemia.
Luka-luka biasanya hilang selepas beberapa minggu. Walau bagaimanapun, sesetengah bayi mempunyai blok jantung kongenital, di mana jantung tidak boleh mengawal tindakan mengepam biasa dan berirama. Bayi mungkin memerlukan perentak jantung. Ini boleh menjadi keadaan yang mengancam nyawa.
Adalah penting bagi wanita dengan SLE atau gangguan autoimun yang berkaitan dengan rawatan doktor di hospital semasa mengandung.
Punca
Lupus adalah keadaan autoimun, tetapi sebab yang tepat tidak jelas.
Apa yang salah?
Sistem imun melindungi tubuh dan melawan antigen, seperti virus, bakteria, dan kuman.
Ia melakukan ini dengan menghasilkan protein yang dikenali sebagai antibodi. Sel darah putih, atau limfosit B, menghasilkan antibodi ini.
Apabila seseorang mempunyai keadaan autoimun, seperti lupus, sistem kekebalan tubuh tidak dapat membezakan antara bahan yang tidak diingini, atau antigen, dan tisu yang sihat.
Akibatnya, sistem imun mengarahkan antibodi terhadap kedua-dua tisu sihat dan antigen. Ini menyebabkan kerosakan bengkak, sakit, dan tisu.
Jenis autoantibody yang paling biasa yang berkembang pada orang dengan lupus ialah antibodi antinuklear (ANA). ANA bertindak balas dengan bahagian-bahagian nukleus sel, pusat arahan sel.
Autoantibodies ini beredar di dalam darah, tetapi beberapa sel badan mempunyai dinding yang cukup teliti untuk membiarkan beberapa autoantibodies melalui.
Autoantibodies kemudian boleh menyerang DNA dalam nukleus sel-sel ini. Inilah sebabnya mengapa lupus mempengaruhi beberapa organ dan bukan orang lain.
Mengapa sistem kekebalan tubuh menjadi salah?
Beberapa faktor genetik mungkin mempengaruhi perkembangan SLE.
Sesetengah gen dalam badan membantu sistem imun berfungsi. Pada orang dengan SLE, perubahan dalam gen ini boleh menghentikan sistem imun daripada berfungsi dengan baik.
Satu teori yang mungkin berkaitan dengan kematian sel , proses semulajadi yang berlaku ketika tubuh memperbaharui sel-selnya, menurut Rujukan Rumah Genetik.
Sesetengah saintis percaya bahawa, disebabkan oleh faktor genetik, badan tidak membuang sel-sel yang mati.
Sel-sel mati yang masih boleh melepaskan bahan-bahan yang menyebabkan sistem kekebalan tubuh menjadi rosak.
Faktor risiko: Hormon, gen, dan alam sekitar
Lupus boleh berkembang sebagai tindak balas kepada beberapa faktor. Ini mungkin hormon, genetik, alam sekitar, atau gabungannya.
1) Hormon
Hormon adalah bahan kimia yang dihasilkan oleh badan. Mereka mengawal dan mengawal aktiviti sel atau organ tertentu.
Aktiviti hormon boleh menerangkan faktor risiko berikut:
Seks : Institut Kesihatan Kebangsaan Amerika menyatakan bahawa wanita sembilan kali lebih mungkin mempunyai lupus daripada lelaki.
Umur : Gejala dan diagnosis sering berlaku di antara berumur 15 dan 45 tahun, semasa tahun kelahiran. Walau bagaimanapun, 20 peratus kes muncul selepas umur 50 tahun, menurut Rujukan Rumah Genetik.
Seiring 9 daripada 10 kejadian lupus memberi kesan kepada wanita, para penyelidik telah melihat kemungkinan hubungan antara estrogen dan lupus. Kedua-dua lelaki dan wanita menghasilkan estrogen, tetapi wanita menghasilkan lebih banyak.
Dalam ulasan yang diterbitkan pada tahun 2016, saintis mendapati bahawa estrogen boleh menjejaskan aktiviti imun dan mendorong antibodi lupus pada tikus yang mudah terdedah kepada lupus.
Ini mungkin menjelaskan mengapa penyakit autoimun lebih cenderung mempengaruhi wanita berbanding lelaki.
Pada tahun 2010, para penyelidik yang menerbitkan kajian mengenai suar yang dilaporkan sendiri dalam Rheumatologi jurnal mendapati bahawa wanita dengan lupus melaporkan rasa sakit yang lebih teruk dan keletihan semasa haid. Ini menunjukkan bahawa suar mungkin lebih cenderung pada masa ini.
Tidak ada bukti yang cukup untuk mengesahkan bahawa estrogen menyebabkan lupus. Jika terdapat pautan, rawatan berasaskan estrogen dapat mengawal keterukan lupus. Walau bagaimanapun, penyelidikan lebih diperlukan sebelum doktor boleh menawarkannya sebagai rawatan.
2) Faktor genetik
Penyelidik tidak membuktikan bahawa mana-mana faktor genetik tertentu menyebabkan lupus, walaupun ia lebih biasa di sesetengah keluarga.
Faktor genetik mungkin sebab mengapa berikut adalah faktor risiko lupus:
Bangsa : Orang latar belakang boleh mengembangkan lupus, tetapi ia adalah dua hingga tiga kali lebih biasa pada orang warna, berbanding dengan populasi putih. Ia juga lebih biasa di kalangan wanita Hispanik, Asia, dan Amerika Asli.
Sejarah keluarga : Seseorang yang mempunyai saudara pertama atau kedua dengan lupus akan mempunyai risiko yang lebih tinggi untuk membangunkannya.
Para saintis telah mengenal pasti gen tertentu yang mungkin menyumbang kepada perkembangan lupus, tetapi tidak ada bukti yang cukup untuk membuktikan bahawa ia menyebabkan penyakit ini.
Dalam kajian kembar yang sama, satu kembar boleh membina lupus manakala yang lain tidak, walaupun mereka membesar bersama dan mempunyai pendedahan alam sekitar yang sama.
Jika satu anggota pasangan kembar mempunyai lupus, yang lain mempunyai peluang 25 peratus untuk membangunkan penyakit ini, menurut kajian yang diterbitkan dalam Seminar di Arthritis dan Rematik pada tahun 2017. Kembar yang sama lebih cenderung untuk kedua-duanya mempunyai keadaan.
Lupus boleh berlaku pada orang yang tidak mempunyai sejarah penyakit keluarga, tetapi mungkin ada penyakit autoimun lain dalam keluarga. Contohnya termasuk thyroiditis, anemia hemolitik, dan thrombocytopenia purpura idiopathic.
Ada yang mencadangkan bahawa perubahan dalam kromosom x mungkin memberi kesan kepada risiko.
3) Alam Sekitar
Agen-agen alam sekitar – seperti bahan kimia atau virus – mungkin menyumbang kepada pencetus lupus pada orang yang sudah terdedah secara genetik.
Kemungkinan pencetus persekitaran termasuk:
Merokok : Peningkatan bilangan kes dalam beberapa dekad kebelakangan ini mungkin disebabkan pendedahan tembakau yang lebih tinggi.
Pendedahan kepada cahaya matahari : Sesetengah mencadangkan bahawa ini mungkin pencetus.
Ubat : Sekitar 10 peratus daripada kes mungkin berkaitan dengan ubat, menurut Rujukan Rumah Genetik
Jangkitan virus : Ini boleh menyebabkan gejala pada orang yang terdedah kepada SLE.
Lupus tidak berjangkit, dan seseorang tidak boleh menghantarnya secara seksual.
Mikrobiot Gut
Baru-baru ini, saintis telah melihat microbiota usus sebagai faktor yang mungkin dalam perkembangan lupus.
Para saintis yang menerbitkan penyelidikan dalam Mikrobiologi Gunaan dan Alam Sekitar pada tahun 2018 menyatakan bahawa perubahan spesifik dalam usus microbiota usus dalam kedua-dua orang dan tikus dengan lupus.
Mereka memanggil lebih banyak penyelidikan ke kawasan ini.
Adakah kanak-kanak berisiko?
Lupus jarang berlaku pada kanak-kanak di bawah umur 15 tahun kecuali ibu kelahiran mereka. Dalam kes ini, kanak-kanak mungkin mengalami masalah jantung, hati, atau kulit yang berkaitan dengan lupus.
Bayi dengan lupus neonatal mungkin mempunyai peluang untuk membangunkan penyakit autoimun yang lain di kemudian hari.
Gejala
Gejala-gejala lupus berlaku pada masa-masa suar-up. Antara suar-suar, orang biasanya mengalami masa remisi, apabila terdapat sedikit atau tiada gejala.
Lupus mempunyai pelbagai gejala, termasuk:
- keletihan
- kehilangan selera makan dan penurunan berat badan
- sakit atau pembengkakan pada sendi dan otot
- bengkak di kaki atau di sekeliling mata
- kelenjar bengkak, atau kelenjar getah bening
- ruam kulit, kerana pendarahan di bawah kulit
- ulser mulut
- kepekaan terhadap matahari
- demam
- sakit kepala
- sakit dada pada pernafasan mendalam
- kehilangan rambut yang luar biasa
- jari atau jari kaki pucat atau ungu dari sejuk atau tekanan ( fenomena Raynaud )
- arthritis
Lupus mempengaruhi orang dengan cara yang berbeza. Gejala boleh berlaku di banyak bahagian badan.
Kesan pada sistem badan yang lain
Lupus juga boleh menjejaskan sistem berikut:
Buah pinggang : Keradangan buah pinggang (nefritis) boleh menyebabkan kesukaran untuk membuang bahan buangan dan toksin lain dengan berkesan. Sekitar 1 dalam 3 orang dengan lupus akan mengalami masalah buah pinggang.
Paru-paru : Sesetengah orang mengalami pleuritis, keradangan lapisan rongga dada yang menyebabkan sakit dada, terutama dengan pernafasan. Pneumonia boleh berkembang.
Sistem saraf pusat : Lupus kadang-kadang boleh menjejaskan otak atau sistem saraf pusat. Gejala termasuk sakit kepala, pening, kemurungan, gangguan ingatan, masalah penglihatan, sawan, strok, atau perubahan tingkah laku.
Pembuluh darah : Vaskulitis, atau keradangan pembuluh darah, boleh berlaku. Ini boleh menjejaskan peredaran.
Darah : Lupus boleh menyebabkan anemia, leukopenia (penurunan bilangan sel darah putih) atau thrombocytopenia (penurunan jumlah platelet dalam darah, yang membantu dalam pembekuan).
Jantung : Jika keradangan memberi kesan kepada jantung, ia boleh menyebabkan miokarditis dan endokarditis. Ia juga boleh menjejaskan membran yang mengelilingi jantung, menyebabkan perikarditis. Kesakitan dada atau gejala lain mungkin timbul. Endokarditis boleh merosakkan injap jantung, menyebabkan permukaan injap menebal dan berkembang. Ini boleh menyebabkan pertumbuhan yang boleh menyebabkan murmur jantung.
Komplikasi lain
Mempunyai lupus meningkatkan risiko beberapa masalah kesihatan .:
Jangkitan : Jangkitan menjadi lebih cenderung kerana kedua-dua lupus dan rawatannya melemahkan sistem imun. Jangkitan umum termasuk jangkitan saluran kencing, jangkitan pernafasan, jangkitan yis, salmonella, herpes, dan kayap.
Tulang tisu tulang : Ini berlaku apabila terdapat bekalan darah rendah ke tulang. Rusak kecil boleh berkembang di tulang. Akhirnya, tulang mungkin runtuh. Ia biasanya menjejaskan sendi pinggul.
Komplikasi kehamilan : Wanita yang mempunyai lupus mempunyai risiko kehilangan kehamilan, kelahiran preterm dan preeklamsia yang lebih tinggi, satu keadaan yang termasuk tekanan darah tinggi. Untuk mengurangkan risiko komplikasi ini, doktor sering mencadangkan melambatkan kehamilan sehingga lupus telah dikawal selama sekurang-kurangnya 6 bulan.
Video
Video berikut menerangkan bagaimana lupus menyebabkan gejala.
Klasifikasi: 11 gejala
American College of Rheumatology menggunakan skim pengelasan standard untuk mengesahkan diagnosis.
Sekiranya seseorang memenuhi 4 daripada 11 kriteria, doktor akan mempertimbangkan bahawa mereka mungkin mempunyai lupus.
11 kriteria adalah:
- Malar ruam: ruam berbentuk kupu-kupu muncul di pipi dan hidung.
- Discoid ruam: Membesarkan patch merah berkembang.
- Fotosensitif: Ruam kulit muncul selepas terdedah kepada cahaya matahari.
- Ulser lisan atau hidung: Ini biasanya tidak menyakitkan.
- Rheumatoid arthritis: Ini tidak merosakkan tulang di sekeliling sendi, tetapi terdapat kelembutan, bengkak, atau pengalihan pada 2 atau lebih sendi perifer.
- Pericarditis atau pleuritis: Keradangan menjejaskan lapisan di sekitar jantung (perikarditis) atau paru-paru (pleuritis).
- Gangguan buah pinggang: Ujian menunjukkan tahap tinggi protein atau selular dalam air kencing jika seseorang mempunyai masalah buah pinggang.
- Gangguan neurologi: Orang itu mempunyai sawan, psikosis, atau masalah dengan pemikiran dan pemikiran.
- Gangguan hematologi (darah): Anemia hemolitik hadir, dengan kiraan sel darah putih rendah atau kiraan platelet rendah.
- Gangguan imunologi: Ujian menunjukkan bahawa ada antibodi DNA double-stranded (dsDNA), antibodi ke Sm, atau antibodi untuk cardiolipin.
- ANA positif: Ujian untuk ANA adalah positif, dan orang itu tidak menggunakan apa-apa ubat yang boleh mendorongnya.
Walau bagaimanapun, walaupun sistem ini kadang-kadang merindukan kes-kes awal dan ringan.
Underdiagnosis boleh berlaku kerana tanda-tanda dan gejala lupus tidak spesifik.
Sebaliknya, beberapa ujian darah boleh menyebabkan diagnosis overdiagnosis, kerana orang yang tidak mempunyai lupus boleh mempunyai antibodi yang sama seperti mereka yang mempunyai keadaan ini.
Diagnosis
Diagnosis boleh menjadi sukar kerana gejala yang bervariasi mungkin menyerupai gejala penyakit lain.
Doktor akan bertanya mengenai gejala, menjalankan pemeriksaan fizikal, dan mengambil riwayat perubatan peribadi dan keluarga. Mereka juga akan mempertimbangkan 11 kriteria yang dinyatakan di atas.
Doktor boleh meminta beberapa ujian darah dan penyiasatan makmal lain.
Biomarker
Biomarker adalah antibodi, protein, genetik, dan faktor lain yang boleh menunjukkan kepada doktor apa yang sedang berlaku di dalam badan atau bagaimana tubuh bertindak balas terhadap rawatan.
Mereka berguna kerana mereka boleh menunjukkan jika seseorang mempunyai keadaan walaupun tidak ada gejala.
Lupus memberi kesan kepada individu dalam pelbagai cara. Ini menjadikannya sukar untuk mencari biomarker yang boleh dipercayai.
Walau bagaimanapun, gabungan ujian darah dan penyiasatan lain boleh membantu doktor mengesahkan diagnosis.
Ujian darah
Ujian darah boleh menunjukkan sama ada biomarker tertentu hadir, dan biomarker boleh memberi maklumat tentang penyakit autoimun mana, jika ada, seseorang itu.
1) antibodi Antinuklear
Sekitar 95 peratus orang dengan lupus akan mendapat keputusan positif dalam ujian ANA. Walau bagaimanapun, sesetengah orang menguji positif untuk ANA, tetapi mereka tidak mempunyai lupus. Ujian lain mesti mengesahkan diagnosis.
2) Antibodi antiphospholipid
Antiphospholipid antibodies (APLs) adalah sejenis antibodi yang ditujukan terhadap fosfolipid. APL hadir dalam sehingga 50 peratus daripada orang dengan lupus. Orang tanpa lupus juga boleh mempunyai APL.
Seseorang yang mempunyai APL mungkin mempunyai risiko darah tinggi, stroke, dan hipertensi pulmonari yang lebih tinggi. Terdapat juga risiko komplikasi kehamilan yang lebih tinggi, termasuk kehilangan kehamilan.
3) Ujian antibodi anti-DNA
Sekitar 70 peratus daripada orang yang mempunyai lupus mempunyai antibodi yang dikenali sebagai antibodi anti-DNA. Hasilnya lebih cenderung menjadi positif semasa suar-up.
4) Anti-dsDNA antibodi
Anti-dada DNA anti-dada (anti-dsDNA) adalah sejenis antibodi ANA spesifik yang berlaku kira-kira 30 peratus daripada orang yang mempunyai lupus. Kurang daripada 1 peratus orang tanpa lupus mempunyai antibodi ini.
Sekiranya ujian itu positif, ia mungkin bermakna seseorang mempunyai bentuk lupus yang lebih serius, seperti lupus nephritis, atau lupus buah pinggang.
5) Antibodi Anti-Smith
Sekitar 20 peratus daripada orang yang mempunyai lupus mempunyai antibodi kepada Sm, ribonucleoprotein yang terdapat dalam nukleus sel.
Ia hadir dalam kurang daripada 1 peratus orang tanpa lupus, dan jarang terdapat pada mereka yang mempunyai penyakit rematik. Atas sebab ini, seseorang yang mempunyai antibodi anti-sm mungkin mempunyai lupus. Ia tidak biasanya hadir dengan lupus buah pinggang.
6) Anti-U1RNP antibodi
Sekitar 25 peratus daripada orang yang mempunyai lupus mempunyai antibodi anti-U1RNP, dan kurang daripada 1 peratus orang tanpa lupus mempunyai mereka.
Antibodi ini mungkin terdapat pada orang yang mempunyai fenomena Raynaud, dan arthropathy Jaccoud, kecacatan tangan akibat arthritis.
7) antibodi Anti-Ro / SSA dan anti-La / SSB
Antara 30 hingga 40 peratus orang dengan lupus mempunyai antibodi anti-Ro / SSA dan anti-La / SSB. Ini juga berlaku dengan sindrom utama Sjögren dan pada orang dengan lupus yang menguji negatif untuk ANA.
Mereka hadir dalam jumlah kecil sekitar 15 peratus orang tanpa lupus, dan mereka boleh berlaku dengan keadaan reumatik yang lain, seperti rheumatoid arthritis.
Jika seorang ibu mempunyai antibodi anti-Ro dan anti-La, ada peluang yang lebih tinggi bahawa bayi yang dilahirkan kepadanya akan mempunyai lupus neonatal.
Seseorang yang mempunyai lupus yang ingin mengandung mempunyai ujian untuk antibodi ini.
8) Antibodi anti-histon
Antibodi kepada histones adalah protein yang memainkan peranan dalam struktur DNA. Orang dengan lupus yang disebabkan oleh dadah biasanya mempunyai mereka, dan orang dengan SLE mungkin mempunyai mereka. Walau bagaimanapun, mereka tidak semestinya mengesahkan diagnosis lupus.
Serum (darah) ujian pelengkap
Ujian pelengkap serum mengukur paras protein yang dikonsumsi oleh tubuh apabila berlaku keradangan.
Sekiranya seseorang mempunyai tahap pelengkap yang rendah, ini menunjukkan keradangan yang terdapat di dalam badan dan SLE aktif.
Ujian air kencing
Ujian air kencing boleh membantu untuk mendiagnosis dan memantau kesan lupus di buah pinggang.
Kehadiran protein, sel darah merah, sel darah putih, dan sel-sel selular dapat membantu untuk menunjukkan betapa ginjal berfungsi.
Untuk beberapa ujian, hanya satu sampel diperlukan. Bagi yang lain, orang mungkin perlu mengumpul sampel selama 24 jam.
Biopsi tisu
Doktor juga boleh meminta biopsi , biasanya dari kulit atau buah pinggang, untuk memeriksa apa-apa kerosakan atau keradangan.
Ujian pengimejan
X-ray dan ujian pengimejan lain boleh membantu para doktor melihat organ-organ yang terjejas oleh lupus.
Ujian pemantauan
Ujian yang berterusan dapat menunjukkan bagaimana lupus terus memberi kesan kepada seseorang atau seberapa baik tubuh mereka bertindak balas terhadap rawatan.
Rawatan dan rawatan rumah
Pada masa ini tiada ubat lupus, tetapi orang boleh menguruskan gejala dan suar mereka dengan perubahan gaya hidup dan ubat.
Rawatan bertujuan untuk:
- mencegah atau menguruskan suar
- mengurangkan risiko kerosakan organ
Ubat boleh membantu:
- mengurangkan kesakitan dan bengkak
- mengawal aktiviti sistem imun
- keseimbangan hormon
- mengurangkan atau mencegah kerosakan sendi dan organ
- menguruskan tekanan darah
- mengurangkan risiko jangkitan
- mengawal kolesterol
Rawatan yang tepat akan bergantung pada bagaimana lupus mempengaruhi individu. Tanpa rawatan, suar boleh berlaku yang mungkin mempunyai akibat yang mengancam nyawa.
Terapi alternatif dan rumah
Selain daripada ubat-ubatan, berikut ini boleh membantu melegakan kesakitan atau mengurangkan risiko suar:
- memohon haba dan sejuk
- mengambil bahagian dalam aktiviti relaksasi atau meditasi, termasuk yoga dan tai chi
- melakukan senaman yang kerap apabila mungkin
- mengelakkan pendedahan kepada matahari
- elakkan tekanan, sejauh mungkin
Sesetengah orang menggunakan pokok anggur guruh suplemen tambahan. Bagaimanapun, Pusat Kebangsaan Kesihatan Komplementari dan Integratif (NCCIH) memberi amaran bahawa ini boleh beracun. Adalah penting untuk bercakap dengan doktor sebelum menggunakannya.
Kesimpulan
Pada masa lalu, orang yang mempunyai diagnosis lupus biasanya tidak akan bertahan selama lebih dari 5 tahun.
Walau bagaimanapun, kini rawatan dapat meningkatkan umur seseorang, menurut National Institutes of Health.
Terapi berkesan juga memungkinkan untuk menguruskan lupus, supaya seseorang dapat menjalani kehidupan yang aktif dan sihat.
Sebagai saintis mempelajari lebih lanjut tentang genetik, doktor berharap bahawa suatu hari nanti mereka akan dapat mengenal lupus pada tahap yang lebih awal. Ini akan memudahkan untuk mencegah komplikasi sebelum berlaku.
Kadang-kadang orang memilih untuk menyertai percubaan klinikal, kerana ini dapat memberikan akses kepada ubat baru. Untuk mengetahui lebih lanjut mengenai ujian klinikal klik di sini.